日本の診療報酬改定制度は、国民皆保険制度を支える重要な基盤として1927年に始まり、社会の変化に応じて数多くの変遷を経てきました。
この制度は医療サービスの適正な対価を定めつつ、医療政策の誘導手段として機能しており、2年ごとに見直される点が特徴です。
診療報酬制度の基本構造
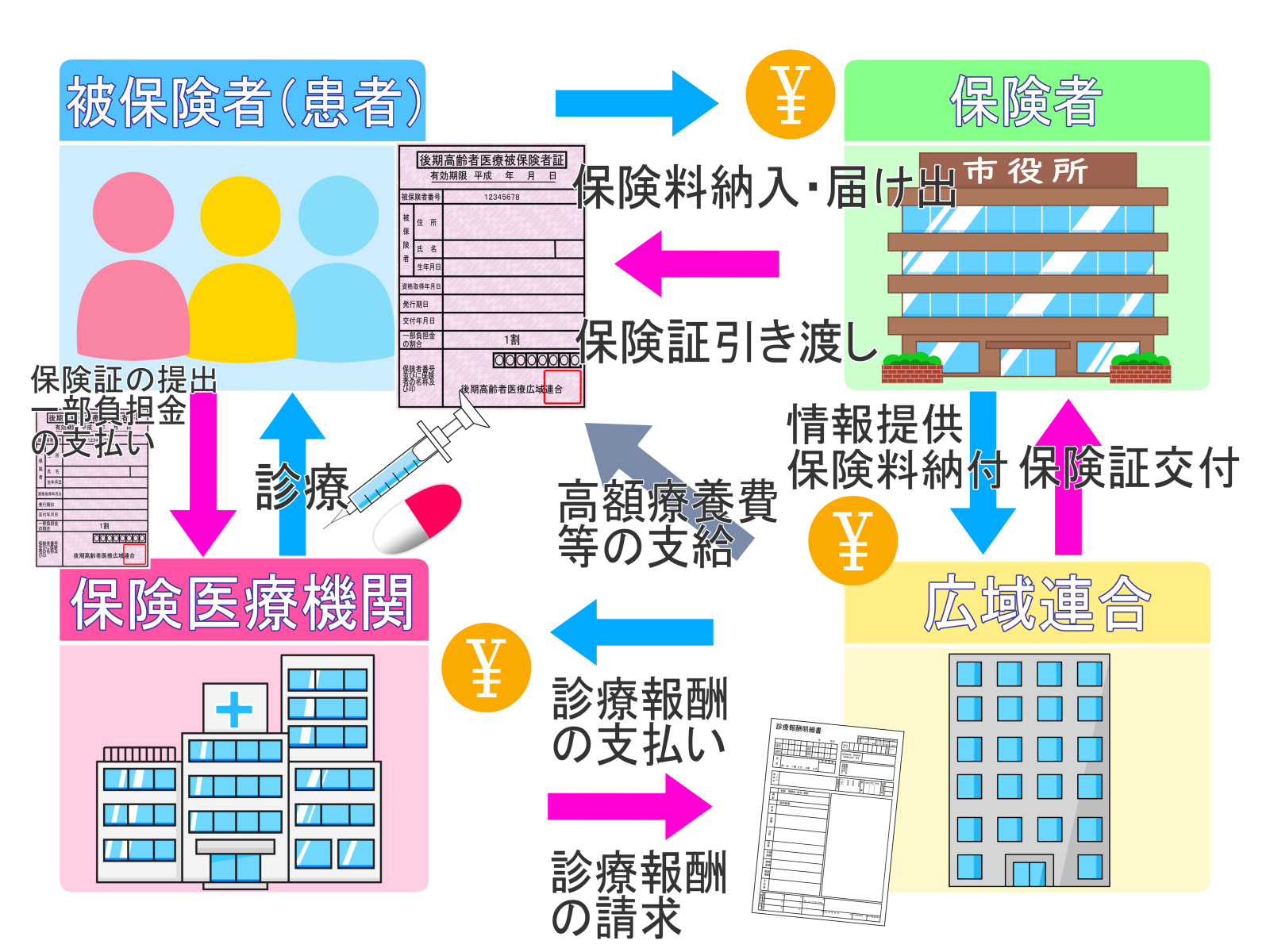
診療報酬は「1点=10円」で計算される点数制を採用しています。
医療機関は診療内容に応じて点数を積算し、患者はその1~3割を負担、残りは保険者から支払われます。
この仕組みは技術評価と物価変動を反映させるため、定期的な改定が不可欠です。
歴史的変遷
戦前~1950年代:制度の誕生
- 1927年:健康保険法施行で公定価格が導入
- 1941年:戦時統制下で政府が点数表を直接管理
- 1958年:現行制度の基盤となる新医療費体系が確立
1960~1970年代:高度成長期の拡大
- 1961年:国民皆保険制度開始
- 1965-1975年:医療費が5.8倍増(年平均19.5%増)
- 1974年:歯科診療報酬が40%増改定(医科を上回る改定率)
1980~1990年代:抑制策の導入
- 1983年:老人医療費無料化廃止
- 1997年:介護保険法制定
- 2000年:入院基本料の包括化開始
2000年代以降:構造改革
- 2006年:診療報酬3.16%引き下げ(戦後最大のマイナス改定)
- 2020年:オンライン診療を正式評価
- 2024年:初診料・再診料の大幅引き上げ(14.2%増)
制度の特徴
- 政策誘導機能:特定医療行為の加点制度で医療機関の行動を誘導
- 包括払い:DPC/PDPS制度で入院費をパッケージ化
- 三者協議制:支払側・診療側・公益委員で構成される中央社会保険医療協議会が審議
- 2年周期:物価変動や技術進歩に対応する改定サイクル
2024年改定の主な内容
| 分野 | 主な変更点 |
|---|---|
| 人材確保 | 看護師・若手医師のベースアップ支援 |
| 医療DX | 電子処方箋普及促進加算の新設 |
| 感染症 | 新型インフルエンザ対応加算の拡充 |
| 地域医療 | 地域包括医療病棟の新設 |
| 在宅医療 | 24時間対応体制の評価強化 |
課題と展望
2025年の団塊世代75歳超えを控え、次の課題が浮上しています:
- 地域格差解消:都市部と地方の医療資源配分最適化
- AI診療支援:2024年改定で画像診断AIの評価開始
- 持続可能性:国民医療費のGDP比11.5%(2022年)からの制御
- 働き方改革:医師の時間外労働上限規制への対応
この制度は常に「医療の質維持」と「財政持続性」のバランスを追求しており、今後の超高齢社会ではICT活用と人材育成が鍵となります。
歴史を振り返ると、経済状況や人口構造の変化が制度改正を促してきたことが分かります。